Article revu et approuvé par Dr. Ibtissama Boukas, médecin spécialisée en médecine de famille
L’arachnoïdite désigne l’inflammation de l’arachnoïde. Chaque année, elle touche environ 25 000 personnes. Selon la fréquence des interventions rachidiennes, l’arachnoïde est plus fréquente en Asie, en Europe, en Amérique du Nord et du Sud. Voyons de plus près ce qu’est cette affection dans cet article (causes, symptômes, traitement, etc.).
Définition et anatomie
L’arachnoïde est l’une des enveloppes du cerveau et de la moelle épinière. Plus précisément, trois méninges protègent et recouvrent le système nerveux central.
- À l’extérieur, il y a la dure-mère, aussi appelée pachyméninge ou méninge dure, qui est responsable de la protection de l’encéphale. Située dans la cavité du crâne, cette dernière est constituée du cervelet, du cerveau et du tronc cérébral (au-dessus de la moelle épinière). Tapissant la boîte crânienne, la méninge dure sépare l’os de ces différentes structures nerveuses.
- Au milieu, il y a l’arachnoïde, c’est la membrane intermédiaire. Elle est mince et molle, et ne contient pas de vaisseaux sanguins.
- À l’intérieur, il y a la pie-mère qui enveloppe directement le tissu nerveux. À la différence des deux précédentes membranes, celle-ci est très fine et vascularisée.
Entre la pie-mère et l’arachnoïde se trouve l’espace sous-arachnoïdien dans lequel est contenu le liquide cérébrospinal ou céphalo-rachidien (LCS ou LCR). C’est dans ce liquide que baignent le cerveau et la moelle épinière, et c’est ce liquide qui circule dans le canal rachidien.
Ainsi, l’arachnoïdite indique le trouble provoqué par l’inflammation de cette membrane intermédiaire. Ce trouble peut également faire suite à la présence d’une lésion dans la zone à l’intérieur de l’arachnoïde.
Quelles sont les causes d’une arachnoïdite ?
Les causes d’une arachnoïdite sont nombreuses. Elle peut être soit d’origine mécanique, soit d’origine chimique. Elle peut être localisée ou diffuse.
Dans la majorité des cas, ce trouble résulte d’une chirurgie rachidienne ou d’une anesthésie neuro-axiale. Mais il arrive aussi qu’il survienne :
- à la suite d’une ponction lombaire ;
- après une myélographie : c’est un examen de la moelle épinière qui nécessite une injection de produits de contraste. Toutefois, depuis l’abondance des produits de contraste huileux, cette radiographie entraîne de moins en moins de cas d’arachnoïdites ;
- en cas de répétition d’injections sous-arachnoïdiennes d’anti-métabolites ou d’anticancéreux ;
- en présence d’infections bactériennes et virales de la colonne vertébrale ;
- quand des corps étrangers pénètrent à l’intérieur de la deuxième méninge après une intervention ;
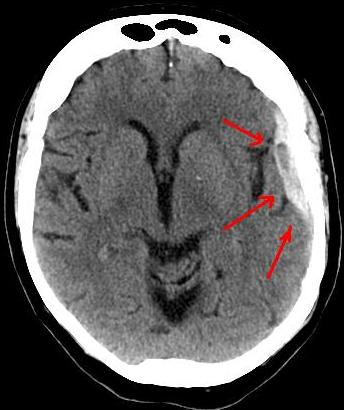
- en cas d’hémorragie sous-arachnoïdienne (hémorragie méningée) de la moelle épinière : c’est une irruption sanguine dans l’espace situé au-dessous de l’arachnoïde ;
- chez un patient qui suit un traitement à base d’infiltrations de corticoïdes et d’anesthésiques.
Quels sont les symptômes d’une arachnoïdite ?
En fonction de la localisation et de l’étendue de l’inflammation, les symptômes d’une arachnoïdite peuvent varier d’un patient à un autre. Ils peuvent s’agir de :
- maux de tête ;
- crises d’épilepsie ;
- irritation de la moelle épinière avec apparition de troubles moteurs comme la paraplégie ou la tétraplégie ;
- troubles génito-sphinctériens tels que l’incontinence urinaire, retard de la miction, sensation permanente de vessie remplie…
- troubles sensitifs à l’instar d’une perte de la sensibilité thermique ou d’un engourdissement. Ils marquent l’atteinte des racines nerveuses de moelle épinière.
Lorsque l’arachnoïde touche en même temps le cerveau et la moelle épinière, la maladie peut se manifester par une hydrocéphalie communicante. Néanmoins, ce cas reste rare.
Quelles sont les conséquences d’une arachnoïdite ?
Une arachnoïdite peut se compliquer et avoir pour conséquence :
- une syringomyélie (développement d’une cavité à l’intérieur de la moelle épinière) ;
- un syndrome de la queue de cheval (compression ou lésion des racines nerveuses de l’extrémité caudale [inférieure] de la moelle épinière) ;
- des pseudo-méningocèles (collection anormale du liquide céphalo-rachidien) ;
- des kystes intrarachidiens.
Les conséquences de l’inflammation de la seconde méninge peuvent aussi impacter l’élasticité des tissus. En effet, ceux-ci peuvent perdre leur élasticité. On parle de fibrose. Cette affection peut conduire à une adhérence de la moelle avec les racines nerveuses et produire :
- une lombalgie ;
- des douleurs au niveau des jambes associées à des troubles moteurs sensitifs ;
- une perturbation des réflexes.
Selon l’évolution de l’inflammation, on distingue deux phases de l’arachnoïdite :
- la phase précoce pendant laquelle les racines nerveuses sont œdémateuses ;
- la phase proliférative tardive, ou arachnoïdite adhésive, pendant laquelle les racines sont organisées asymétriquement. Cette phase est suivie d’une perturbation de l’écoulement du liquide cérébrospinal entre le cerveau et le sac dural ainsi que d’une augmentation de la pression intrathécale. Cette augmentation va entraîner des céphalées posturales et des douleurs dorsales. Dans de rares cas, le tissu cicatriciel peut se calcifier : il s’agit d’une arachnoïde ossifiante.
Comment poser le diagnostic d’une arachnoïdite ?
Le diagnostic de l’arachnoïde se base principalement sur l’anamnèse à travers laquelle le médecin récolte différentes informations à propos de la manifestation de la maladie et des antécédents médicaux du patient.
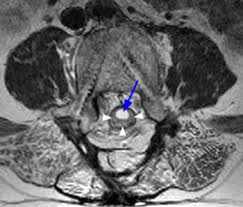
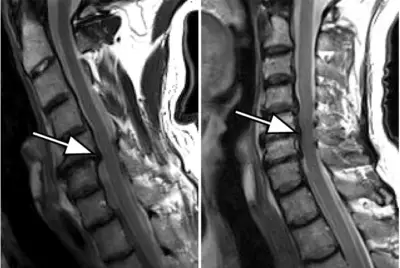
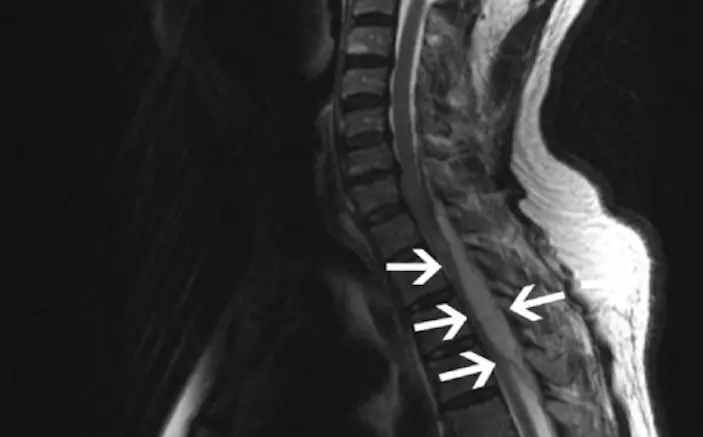
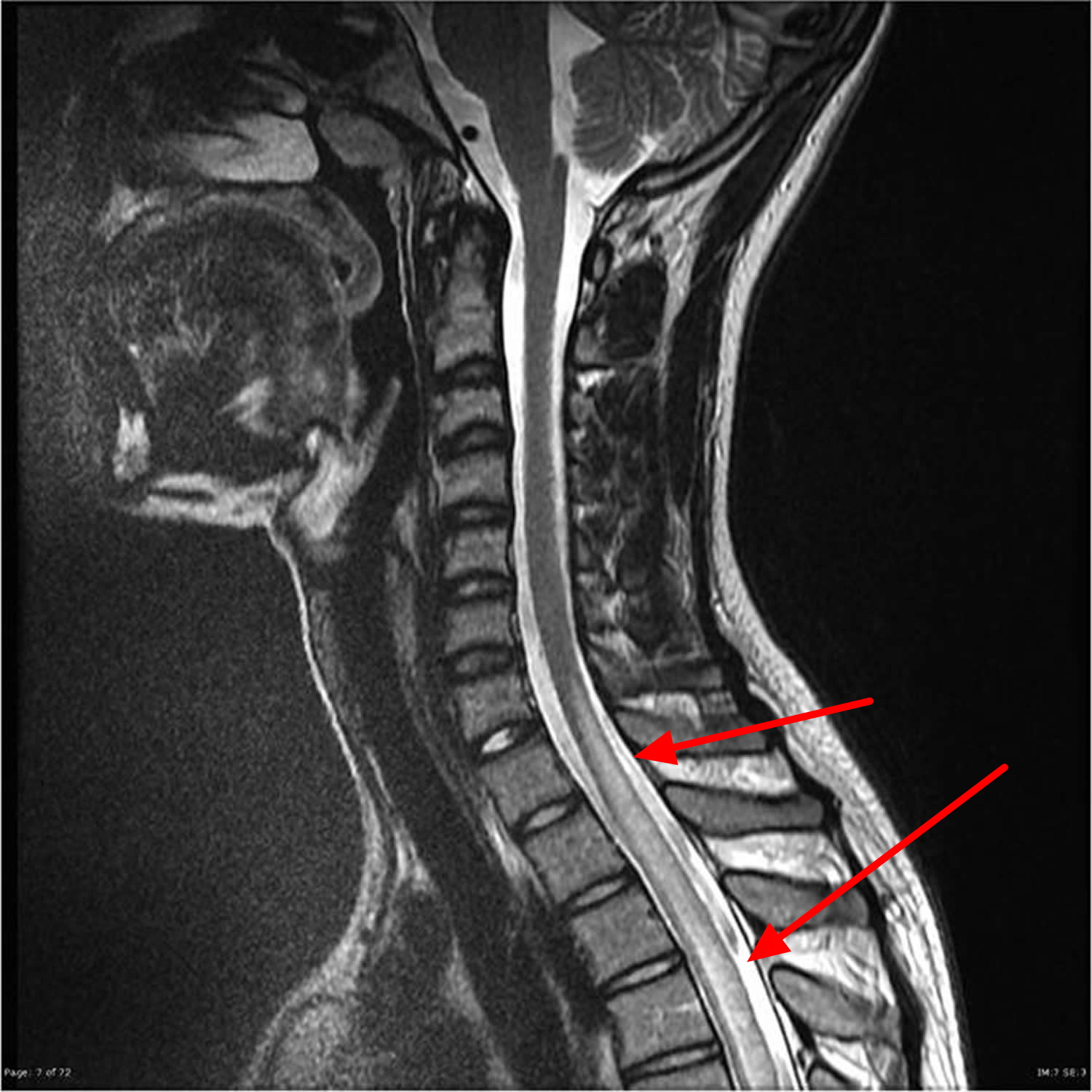
Pour déterminer l’origine du trouble, le diagnostic se complète d’une IRM réalisée avec une injection de produit de contraste. Cet examen d’imagerie va mettre en évidence l’arachnoïdite, et indiquer les modifications des racines nerveuses. D’ailleurs, on constate que ces dernières sont organisées vers le centre et sont attachées à la dure-mère en périphérie. Aussi, on aperçoit sur cette zone la présence d’un cloisonnement du liquide cérébrospinal dans le sac thécal.
Dans la mesure où l’IRM ne peut pas avoir lieu, le myéloscanner est une solution alternative. Elle permet de voir les adhérences qui touchent les segments dorsaux et s’agglutinent en périphérie.
Au besoin, des diagnostics différentiels peuvent s’avérer nécessaires. Un diagnostic différentiel doit se faire notamment en cas de :
- séquestration discale (hématome intrarachidien) ;
- syndrome douloureux des multi-opérés du rachis ;
- survenue postopératoire immédiate.
Le traitement : comment soigner une arachnoïdite ?
Tout comme les symptômes, le traitement varie en fonction de la situation du patient. Le traitement d’une arachnoïdite est surtout symptomatique et consiste à agir sur la cause. Si le trouble est d’origine infectieuse, le traitement repose sur l’administration d’antibiotiques.
En phase précoce, le traitement consiste à administrer de fortes doses de méthylprednisolone en intraveineuse pendant 5 jours. Ce traitement est plus efficace lorsqu’on l’applique dans les trois mois après l’événement causal. En association, le patient prend aussi d’autres médicaments comme des anti-inflammatoires, des antiépileptiques et des antidépresseurs. En ce qui concerne les opiacés, il ne convient pas de les prendre à fortes doses. Cela expose à des risques d’hyperalgésie, d’hypersensibilité, de dépendance et de tachyphylaxie.
Au besoin, de la lidocaïne, du MgSO4 ou de la kétamine peut être prescrit pour les douloureuses intenses.
Le traitement d’une arachnoïde se complique lorsqu’elle entre dans la phase proliférative tardive. La maladie tend à devenir chronique. Au lieu de la soigner, les injections, les interventions ou les divers gestes invasifs au niveau du rachis peuvent l’aggraver.
Outre les médicaments, une intervention chirurgicale peut être envisageable. Il peut s’agir d’une rhizotomie (cautérisation des racines nerveuses) ou d’une ganglionectomie (exérèse des ganglions nerveux). Cependant, même si elle arrive à soulager les douleurs, le résultat ne se ressent que sur le court terme. C’est également le cas des injections de corticoïde par voie épidurale et de la suppression des adhérences de racines nerveuses.
Sources
https://www.vulgaris-medical.com/encyclopedie-medicale/arachnoide/symptomes
https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Expert=137817&lng=FR
https://www.apaiser.org/les-pathologies-proches/
https://www.sciencedirect.com/science/article/abs/pii/S116983300400290X