La lombosciatique est une affection caractérisée par des douleurs dans le bas du dos qui irradient au membre inférieur en suivant le trajet du nerf sciatique (le nerf qui contrôle tout le membre inférieur).
Elle est due à une compression ou irritation de ce nerf par un processus pathologique, une hernie discale lombaire dans la grande majorité des cas.
En général, les lombosciatiques sont bénignes et spontanément régressives en quelques semaines à quelques mois grâce à un traitement conservateur simple (repos, antalgiques, anti-inflammatoire, kinésithérapie…).
Mais parfois, on peut avoir affaire à des formes compliquées de lombosciatiques qui nécessitent une prise en charge en urgence ! On peut citer principalement la lombosciatique hyperalgique, la lombosciatique paralysante et la lombosciatique compliqué d’un syndrome de la queue de cheval.
Dans cet article, nous parlerons de l’une de ces formes compliquées : la lombosciatique paralysante.
Rachis lombaire : quelques notions d’anatomie
La partie lombaire de notre colonne vertébrale est constituée de 5 vertèbres volumineuses : L1, L2, L3, L4 et L5. Chacune de ces dernières est composée d’un corps vertébral en avant et d’une lame vertébrale (ou arc postérieur) en arrière.
Entre chaque pair de vertèbres adjacentes s’interpose une structure fibrocartilagineuse appelée « disque intervertébral ». Ce dernier joue le rôle d’amortisseur lors des mouvements du corps et donne de la flexibilité à la colonne vertébrale.
Chaque vertèbre lombaire est creusée en son centre d’un trou appelé « foramen vertébral ». L’empilement des vertèbres lombaires et la superposition de leurs foramens vertébraux créent une sorte de tunnel osseux : le canal rachidien lombaire, traversé par la partie terminale de la moelle épinière.
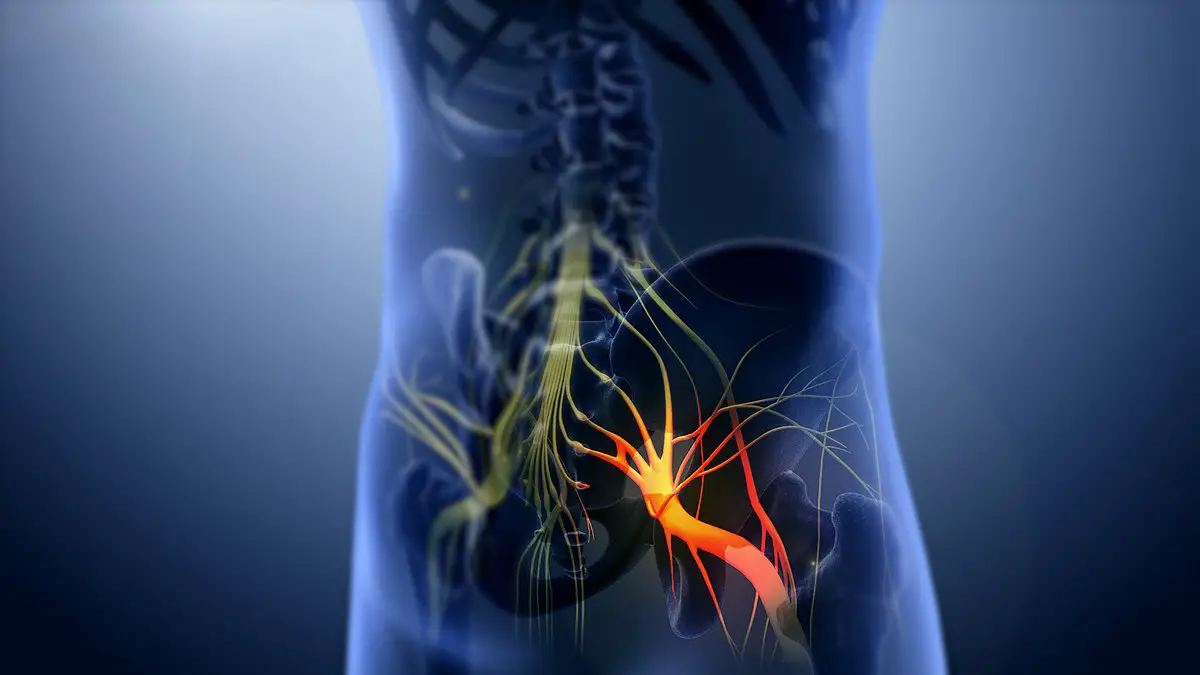
La moelle épinière, à sa partie lombaire, donne naissance à des racines nerveuses qui émergent du canal lombaire via des foramens situés de chaque côté des vertèbres.
Ces racines nerveuses forment alors un réseau anastomotique (fusion de différentes fibres nerveuses) qu’on appelle « plexus lombosacré ». Ce dernier, à son tour, donne naissance à un nerf de gros calibre : le nerf sciatique.
Le nerf sciatique et ses différentes ramifications sont responsables de l’innervation motrice et sensitive de l’ensemble du membre inférieur. Lorsqu’il est comprimé ou irrité, des douleurs apparaissent sur son trajet : la fameuse névralgie sciatique !
Qu’est-ce que la lombosciatique ?
La lombosciatique est une affection qui combine névralgie sciatique (douleurs au membre inférieur qui suivent le trajet du nerf sciatique) et lombalgie (douleurs dans le bas du dos).
Lombosciatique : Définition et prise en charge
Dans la grande majorité des cas, la lombosciatique est consécutive à un conflit disco-radiculaire (interaction pathologique entre une racine nerveuse et un disque intervertébral) provoqué par une hernie discale.
D’autres pathologies peuvent également provoquer, plus rarement, une lombosciatique, notamment un processus tumoral (tumeur bénigne ou maligne se développant au sein d’une vertèbre lombaire), un processus infectieux (spondylodiscite), un processus inflammatoire (maladies rhumatismales)…
La lombosciatique se manifeste cliniquement par :
- Des lombalgies et sciatalgies favorisées par l’effort physique, la toux, l’éternuement et toute manœuvre augmentant la pression intra-abdominale.
- Des douleurs déclenchées ou accentuées par l’étirement de la jambe. Il est possible d’objectiver cette caractéristique grâce à la manœuvre de Lasègue lors de l’examen clinique du médecin.
- Des troubles sensitifs tels que des engourdissements, des fourmillements, des picotements ou des modifications de la sensibilité cutanée (hypoesthésie, anesthésie, hyperesthésie) au niveau du membre inférieur ou de la région génitale.
- Des troubles moteurs tels que la perte de force musculaire au niveau du membre inférieur. Dans les cas les plus sévères, une authentique paralysie peut s’installer, on parle alors de lombosciatique paralysante.
D’autres symptômes tels que la fièvre, la fatigue, la perte d’appétit, un amaigrissement significatif inexpliqué ou l’altération de l’état général peuvent se rencontrer devant une lombosciatique. Leur présence doit faire évoquer des pathologies plus rares (autres que la simple hernie discale), notamment un cancer (primitif ou bien secondaire) ou une infection osseuse.
Lombosciatique paralysante : quelle particularité ?
La lombosciatique paralysante est une lombosciatique compliquée d’un déficit moteur inférieur à 3 selon l’échelle MRC (Medical Research Council of Great Britain).
L’échelle MRC sert à évaluer la force musculaire comme suit :
- 5 : force musculaire normale.
- 4 : force musculaire suffisante pour supporter le poids du membre et pour lutter contre une résistance.
- 3 : force musculaire suffisante pour supporter le poids du membre, mais insuffisante pour lutter contre une résistance.
- 2 : force musculaire suffisante pour permettre des mouvements, mais à condition d’éliminer la pesanteur.
- 1 : mouvements à peine perceptibles, contraction musculaire possible.
- 0 : aucun mouvement ni contraction musculaire (paralysie complète).
Comme mentionné plus haut, la lombosciatique paralysante est caractérisée par un déficit moteur évalué d’emblée à 3 (ou moins) selon cette échelle, ou bien un déficit moteur progressif (faiblesse musculaire de plus en plus importante, aggravation d’un déficit moteur déjà présent).
La lombosciatique paralysante représente environ 3 % de l’ensemble des lombosciatiques, elle est donc relativement rare. En revanche, elle concerne jusqu’à 14 % des sciatiques opérées, apparaissant généralement dans un délai de deux semaines après l’intervention chirurgicale.
Comment se pose le diagnostic de lombosciatique paralysante ?
Lorsqu’un patient se plaint de lombosciatalgies, le médecin commence par l’interroger minutieusement à la recherche d’éléments anamnestiques qui lui permettront de poser le diagnostic de lombosciatique et de s’orienter vers une forme commune (par hernie discale, généralement bénigne) ou spécifique (tumeur, infection, fracture…).
Il procédera ensuite à un examen physique complet, avec attention particulière à l’examen neurologique et du rachis, afin d’objectiver et caractériser (intensité, topographie, facteurs déclenchants…) les différents symptômes de la lombosciatique (sciatalgies aggravées par la manœuvre de Lasègue…).
C’est également lors de l’examen clinique que le médecin pourra mettre en évidence un déficit moteur grâce à un testing musculaire du membre inférieur (évaluation de la force musculaire en utilisant l’échelle MRC).
Devant un grade MRC inférieur à 3 (ou d’aggravation progressive), le diagnostic de lombosciatique paralysante sera posé dès cette phase de la démarche diagnostique (avant même de réaliser un quelconque examen complémentaire).
En cas de lombosciatique paralysante, l’avis d’un spécialiste de la colonne vertébrale est nécessaire dans les premières 24 h. Ce dernier réalisera une imagerie (IRM lombaire le plus souvent, car plus performante que le scanner pour étudier les tissus mous) afin de préciser la cause de la lombosciatique paralysante (tumeur, infection, hernie discale massive ou pas).
Que faire devant une lombosciatique paralysante ?
Devant une lombosciatique paralysante, il est indispensable d’hospitaliser le patient en toute urgence, de préférence au sein d’une unité chirurgicale spécialisée dans la colonne vertébrale.
Il s’agira ensuite d’évaluer avec précision le déficit moteur, ainsi que les autres symptômes (douleurs, troubles sensitifs…), et de réaliser des examens d’imagerie (IRM ou scanner lombaire) pour discuter une intervention chirurgicale rapide.
NB : la réalisation des examens d’imagerie ne doit pas retarder la prise en charge, car un traitement tardif fait perdre au patient des chances de guérir plus rapidement.
Il faut savoir que le degré du déficit musculaire ou l’intensité des douleurs ne reflète pas la gravité des lésions. Un patient peut très bien avoir une paralysie totale du membre inférieur alors qu’il présente uniquement une hernie discale de petite taille (et vice versa).
L’objectif de la prise en charge de la lombosciatique paralysante est de lever la compression de la racine nerveuse (ou des racines nerveuses). Par exemple la cure d’une hernie discale lombaire, le retrait d’un fragment osseux déplacé (fracture), l’exérèse d’une tumeur, le drainage d’un abcès…
Il est important de préciser que l’intervention chirurgicale n’est pas systématique devant une lombosciatique paralysante. Des traitements conservateurs (médicaux), notamment les infiltrations de corticoïdes, peuvent suffire pour obtenir une amélioration clinique dans environ la moitié des cas.
L’intervention chirurgicale doit être discutée au cas par cas par des médecins spécialisés dans la prise en charge des pathologies du rachis (évaluation du rapport bénéfice-risque). Une fois l’indication posée, le patient doit être opéré dans les premières 24 heures pour diminuer le risque de déficit moteur définitif ou une récupération clinique incomplète.
Le pronostic des lombosciatiques paralysantes est généralement bon, à condition d’être prises en charge dans les plus brefs délais. La reprise des activités socioprofessionnelles après le traitement se fait progressivement en quelques semaines (parfois en quelques mois).
Des séquelles (déficit moteur) peuvent persister après le traitement, ce qui impose parfois des séances de kinésithérapie pour l’obtention progressive d’une amélioration de la force musculaire.
Ressources
Références
[1] R. Thurel, « Lombosciatique par hernie discale », Acta Neurochirurgica, vol. 2, no 1, p. 9‑31, 1951.
[2] « Quand référer aux urgences un patient présentant une lombalgie/lombosciatalgie aiguë ? », Revue Medicale Suisse. https://www.revmed.ch/revue-medicale-suisse/2010/revue-medicale-suisse-259/quand-referer-aux-urgences-un-patient-presentant-une-lombalgie-lombosciatalgie-aigue (consulté le 26 septembre 2022).
[3] « Recommandations Lombosciatique aiguë commune », VIDAL. https://www.vidal.fr/maladies/recommandations/lombosciatique-aigue-commune-3527.html (consulté le 24 août 2022).
[4] J.-P. Valat et S. Rozenberg, « Les infiltrations de corticoïde dans les lombosciatiques et les lombalgies communes », Revue du rhumatisme, vol. 75, no 7, p. 590‑595, 2008.
[5] I. Valls, A. Saraux, P. Goupille, A. Khoreichi, D. Baron, et P. Le Goff, « Existe-t-il des critères prédictifs de la réalisation d’un geste radical au décours d’une hospitalisation pour lombosciatique? », Revue du rhumatisme, vol. 68, no 1, p. 57‑66, 2001.
[6] « Agence Nationale d’Accréditation et d’Evaluation en Santé (ANAES) », Acta Endosc, vol. 28, no 2, p. 151‑155, avr. 1998, doi: 10.1007/BF03019434.
Je m’appelle Katia, je suis rédactrice web spécialisée dans la rédaction d’articles médicaux. Etant passionnée de médecine et d’écriture, je me suis fixée comme objectif de rendre l’information médicale accessible au plus grand nombre, et ce, grâce à la vulgarisation des notions scientifiques même plus complexes.