Article revu et approuvé par Dr. Ibtissama Boukas, médecin spécialisée en médecine de famille
Le mal de dos est fréquent, et peut provenir de multiples facteurs différents. Une des causes souvent négligées de lombalgie est la névralgie clunéale, une affection où les nerfs clunéaux sont irrités ou comprimés. D’ailleurs, un mauvais diagnostic peut mener à des traitements inefficaces, allant même parfois jusqu’à la chirurgie.
Cet article explique les causes et symptômes de la névralgie clunéale permettant d’orienter vers ce diagnostic. Également, des modalités thérapeutiques seront proposées pour soulager les douleurs et améliorer la qualité de vie.
Définition et anatomie
Une névralgie est un terme médical utilisé pour décrire une douleur intense, souvent lancinante ou brûlante, le long d’un trajet nerveux.
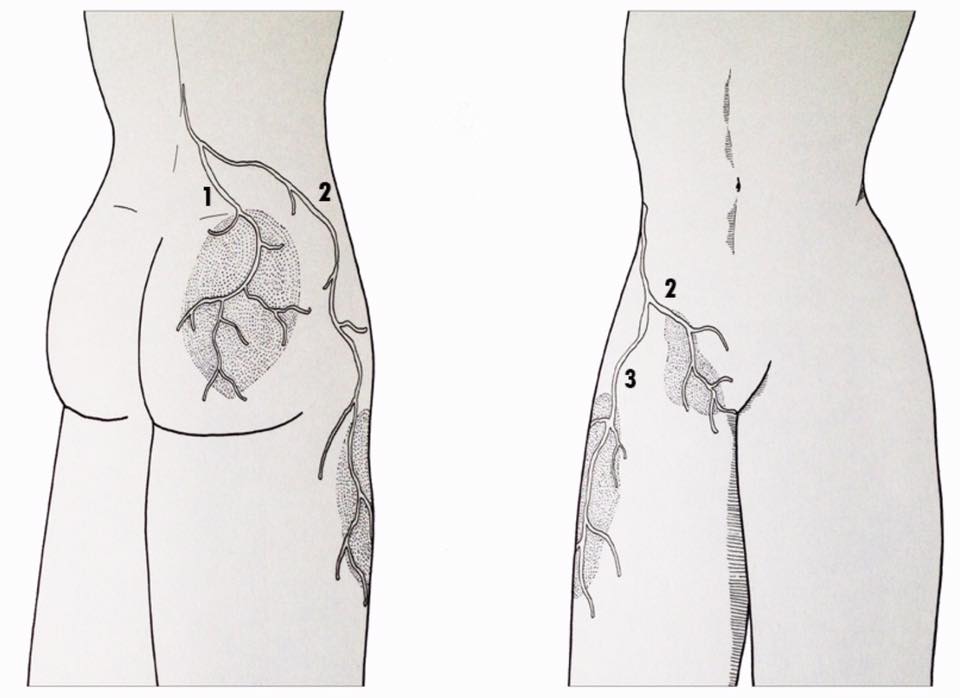
Les nerfs clunéaux (séparés en nerf clunéal inférieur, moyen et supérieur) sont des nerfs cutanés, c’est-à-dire qu’ils prodiguent la sensation au niveau de la peau entourant les fesses. Plus précisément, le nerf clunéal inférieur innerve la partie inférieur des fesses, le nerf clunéal moyen innerve la partie moyenne, et le nerf clunéal supérieur est responsable de fournir la sensation de la partie supérieure des fesses. Il est à noter que ces nerfs n’ont pas de rôle moteur (ils ne permettent pas le mouvement).
Parmi les nerfs clunéaux, le supérieur et l’inférieur sont généralement les plus exposés au risque de compression. Les branches du nerf clunéal supérieur partent de la colonne vertébrale, passent par la région postérieure du bassin et descendent dans la fesse. C’est au niveau du bord supérieur du bassin que ces branches peuvent être comprimés ou irrités.
Les branches du nerf clunéal inférieur, quant à elles, traversent la partie inférieure de la fesse, juste au-dessus de la tubérosité ischiatique (l’os du siège). Elles peuvent être comprimées et irritées par une chute brutale sur la fesse ou par une position assise prolongée sur une surface dure, en particulier si le muscle fessier n’est pas assez développé pour amortir l’impact. Une autre zone de conflit potentielle se situe au niveau du ligament sacro-tubéral.
La névralgie clunéale touche principalement les femmes âgées entre 55 et 68 ans, bien qu’elle puisse également toucher des populations jeunes et actives. (Source)
Causes
Essentiellement, la douleur provoquée par la névralgie clunéale est due à l’irritation ou la compression des nerfs clunéaux, provoquant un phénomène inflammatoire responsables des symptômes.
Tel que mentionné précédemment, cette irritation nerveuse peut se faire au niveau du trajet nerveux du nerf clunéal. Le plus souvent, elle se fait au niveau de la crête iliaque (branche supérieure du nerf clunéal), bien qu’elle puisse également se situer sous le long ligament sacro-iliaque postérieur dans certains cas (innervation de la branche moyenne du nerf clunéal).
Qu’est-ce qui peut causer cette irritation nerveuse du nerf clunéal ? Parmi les éléments potentiellement responsables d’une névralgie clunéale, on compte :
- Protrusion discale et hernie discale
- Discopathie dégénérative
- Syndrome de Maigne
- Des postures inadaptées et/ou prolongées.
- L’obésité
- Changements métaboliques ou hormonaux
- Des muscles fessiers peu développés
- Faiblesse des abdominaux
- Un traumatisme (comme une chute sur les fesses)
- Une chirurgie de la colonne vertébrale où le prélèvement de greffons osseux peut affecter les nerfs clunéaux.
- Tissus cicatriciel (post-opératoire)
Symptômes
Le principal symptôme de la névralgie clunéale est une douleur dans une ou plusieurs des zones suivantes :
- Le bas du dos
- Les fesses
- Le bassin
- La région du périné
- L’aine
- La cuisse
- La partie supérieure du mollet
De manière générale, la douleur est exacerbée par les mouvements lombaires tels que l’extension, la flexion, ou la rotation du tronc. Les postures statiques prolongées et la marche aggravent également les symptômes.
Diagnostic
Le diagnostic de la névralgie clunéale est difficile à établir en raison de la similitude des symptômes avec d’autres affections. On pense notamment à :
- l’arthrose zygapophysaire
- le syndrome du ligament ilio-lombaire
- la sciatique
- la cruralgie
- toute radiculopathie
- toute discopathie
- une dysfonction sacro-iliaque
Les tests comprennent généralement un examen physique, en particulier de la région fessière et de la crête iliaque. Par exemple, une dérivée du signe de Tinel peut être élicitée en stimulant le nerf clunéal au niveau de la fesse. Les patients ressentent alors une douleur caractéristique et un engourdissement dans la zone atteinte.
Comme le nerf clunéal est purement sensitif, une hyposensibilité peut également être notée de la région fessière.
Le nerf clunéal étant très fin (diamètre entre 1 et 3 mm), l’imagerie médicale ne fournit pas forcément d’information diagnostique utile. Il n’est donc pas rare de rencontrer des résultats négatifs au scanner, imagerie par résonance magnétique (IRM) ou autre.
Si on suspecte une névralgie clunéale et qu’on a réussi à éliciter des symptômes caractéristiques en stimulant le nerf clunéal, on peut alors recourir à une injection d’anesthésiant sur le site douloureux pour vérifier si les symptômes disparaissent. Si c’est le cas, on peut alors confirmer le diagnostic et orienter le traitement en conséquence.
Traitement
D’une part, un traitement médical avec des médicaments spécifiques peut être mis en place pour soulager les symptômes. Ceux-ci comprennent les anti-inflammatoires, anti-douleurs, décontractants musculaires et/ou anti-épileptiques.
Des conseils reliés à la perte de poids peuvent être donnés si on estime que le surpoids contribuerait aux symptômes. De même, éviter de porter une ceinture ou des vêtements trop serrés pourrait éviter un stress inutile sur le nerf clunéal.
Des mobilisations ou massages de la part d’un thérapeute qualifié (kinésithérapeute, ostéopathe, chiropracticien, etc.) peuvent également libérer la pression nerveuse et soulager les symptômes dans certains cas. À ces techniques manuelles s’ajoutent d’autres modalités antalgiques visant à réduire la douleur et améliorer la qualité de vie (électrothérapie, acupuncture, etc.).
Certains exercices de stabilisation du tronc (gainage et autres) pourraient être prescrits par un kinésithérapeute si on estime qu’une instabilité lombaire participerait au tableau clinique. Le « Prone Instability Test« , bien qu’il ne soit pas complètement fiable, permet de mettre de l’avant une hypermobilité segmentaire suggestive d’une potentielle instabilité.
Un bloc nerveux peut égaler s’avérer utile, surtout s’ils ont procuré un soulagement significatif dans un but diagostic. Par contre, les résultats sont mitigés, et le taux de succès varie énormément en fonction des individus. Il est à noter qu’une seule infiltration est parfois insuffisante, et qu’il n’est pas rare que le médecin préconise jusqu’à 3 infiltrations s’il est persuadé que le nerf clunéal est responsable des symptômes.
Si on estime que la névralgie clunéale est due à une instabilité des ligaments spinaux (comme le ligament sacro-iliaque postérieur), la prolothérapie peut être une option thérapeutique visant à stabiliser la région.
Chez les patients atteints de névralgie clunéale dont la douleur n’est pas soulagée par un traitement conservateur, la chirurgie peut s’avérer une option alternative. La décompression nerveuse sous anesthésie générale ou locale et la rhizolyse sont les modalités de choix.
Références
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5944640/
- https://www.apollopainman.com/blog/benefits-of-cluneal-nerve-stimulation