Article revu et approuvé par Dr. Ibtissama Boukas, médecin spécialisée en médecine de famille
Certains adultes se font diagnostiquer un spina bifida lors d’un examen de routine. Ou encore, on l’observe au niveau de la colonne vertébrale (souvent, le bas du dos) chez certains bébés à la naissance.
Qu’est-ce que le spina bifida, et quelles en sont les causes ? Quand faut-il s’inquiéter lorsqu’on est future maman ? Peut-on le prévenir, ou le traiter une fois qu’il est diagnostiqué ?
Cet article vous explique tout ce qu’il faut savoir sur le spina bifida chez l’adulte et l’enfant, en mettant l’accent sur des notions simples et concrètes visant à améliorer la prise en charge de cette maladie.
Définition et anatomie
Avant de discuter du spina bifida, il convient de réviser certaines notions anatomiques et d’embryogénèse visant à mieux comprendre cette affection.
Pendant le développement du fœtus, le cerveau et la moelle épinière forment un sillon qui se repliera sur lui-même entre le 21e et le 28e jour pour former ce qu’on appelle le tube neural.
Si le tube neural ne se referme pas correctement, on sera en présence de spina bifida. Cette malformation congénitale touche 1.3 naissance sur 1000 en France.
Le spina bifida peut aller de léger à grave, selon plusieurs facteurs. Plus spécifiquement, la sévérité de la condition est affectée par :
- La taille et l’emplacement du spina bifida au niveau de la colonne vertébrale
- Si la zone affectée est couverte par de la peau ou non
- La section de moelle épinière affectée par le spina bifida, et les nerfs spinaux qui en émergent
Types de spina bifida
Voici les types de spina bifida couramment rencontrés :
Spina bifida occulta
Le spina bifida occulta ne provoque généralement aucun handicap. On l’appelle aussi spina bifida « caché ».
Cette malformation se caractérise par la présence d’un petit espace dans les os de la colonne vertébrale du bébé. Il touche environ une personne sur 10. On estime à 25 000 le nombre de cas de spina bifida chez l’adutle en France.
Dans la plupart du temps, le spina bifida occulta est asymptomatique. Le défaut de la fermeture du tube neural n’engendre qu’une fossette, une tache de naissance ou une bosse graisseuse à la base de la colonne vertébrale.
Dans de rares cas, certaines personnes souffrant de spina bifida occulta présentent les symptômes suivants :
- faiblesse des jambes ;
- difficulté à marcher ;
- douleur dans le dos ;
- dysfonctionnement de la vessie ou de l’intestin.
Ces symptômes peuvent être liés à un cordon attaché. Il s’agit de la complication neurologique la plus fréquente associée au spina bifida occulta. Dans ce cas, la moelle épinière est attachée et ne peut pas se déplacer librement à l’intérieur du canal rachidien.
Le dépistage du spina bifida occulta se fait par une radiographie ou une autre imagerie de la colonne vertébrale. Le diagnostic peut être demandé après un examen clinique du médecin ou tout simplement par des signes visibles à l’œil nu (fossette, tache rouge…).
Dans la majorité des cas, cette malformation ne nécessite aucun traitement. Cependant, en cas de cordon attaché, une intervention chirurgicale est nécessaire pour que la moelle épinière puisse bouger librement.
Myeloméningocèle
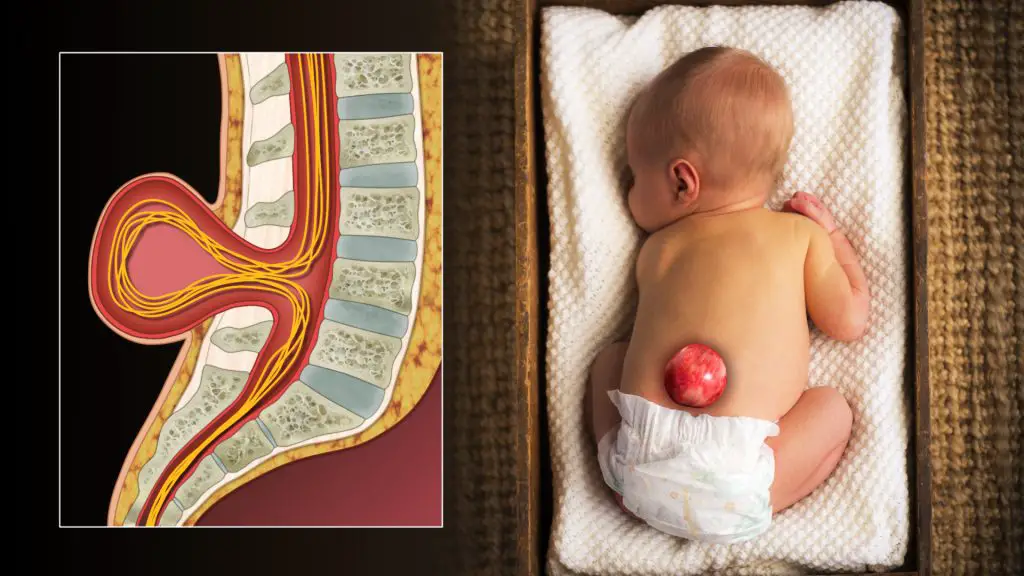
Le myéloméningocèle est le type le plus grave de spina bifida. Le canal rachidien est ouvert le long de plusieurs vertèbres dorsales ou lombaires. Ceci fait en sorte que les membranes et nerfs spinaux passent par cette ouverture à la naissance.
On observe donc un « sac » de fluide au niveau du dos chez le bébé, exposant et irritant ainsi les tissus, la moelle épinière et les nerfs. Malheureusement, ceci rend le bébé sujet à des infections et autres complications potentiellement mortelles.
Méningocèle
Le méningocèle est moins grave que le myéloméningocèle. Dans ce type de spina bifida, un sac de fluide sort par une ouverture dans le dos du bébé (dû à la fermeture incomplète du tube neural). Mais contrairement au myéloméningocèle, la moelle épinière ne se trouve pas dans ce sac, et demeure donc à l’intéreur du canal vertébral.
Les conséquences observées sont donc moins graves. Dans certains cas, il n’y a aucun symptôme. D’autres personnes pourraient avoir un handicap plus ou moins prononcé (comme des troubles urinaires).
Causes et facteurs de risque
Les causes exactes d’apparition de spina bifida sont inconnues. Par contre, certains facteurs de risque génétiques et environnementaux ont été associés à cette condition. Voici une liste de causes potentielles pouvant expliquer le spina bifida :
Carence en folates
Le folate est une forme naturelle de vitamine B essentielle au développement du fœtus. L’acide folique, un dérivé du folate, se retrouve dans certains aliments et compléments alimentaires.
Une déficience en acide folique chez la mère a été associée à des risques augmentés de spina bifida et autres anomalies du tube neural.
Antécédents familiaux d’anomalies du tube neural
Si vous avez un spina bifida (même asymptomatique), les chances que vous ayez un enfant atteint de cette même condition se voit augmenté. Ce risque augmente si vous avez plus d’un enfant atteint, ou encore si les deux parents sont atteints.
Certains médicaments
Certains médicaments consommés durant la grossesse pourraient provoquer des anomalies du tube neural.
Par exemple, les anticonvulsivants (comme l’acide valproïque ou valproate de sodium) utilisés dans le traitement de l’épilepsie et des troubles bipolaires pourraient interférer avec la capacité de l’organisme à utiliser l’acide folique.
Le diabète
Les femmes diabétiques ont plus de chance d’avoir un bébé atteint de spina bifida. Ceci est d’autant plus vrai si la glycémie n’est pas bien contrôlée.
L’obésité
L’obésité durant la grossesse est associée à un risque accru d’anomalies congénitales du tube neural, incluant le spina bifida.
Augmentation de la température corporelle.
Toutes augmentation de la température du corps durant le premier trimestre de grossesse peut augmenter le risque d’enfanter un bébé atteint de spina bifida.
Ceci comprend les infections qui provoquent des fièvres, ou encore l’utilisation excessive de sauna, jacuzzi ou bains chauds.
Diagnostic de spina bifida
Chez l’adulte, le spina bifida est souvent observé lors d’un examen d’imagerie médical de routine. Il s’agit principalement de spina bifida occulta n’ayant aucune répercussion fonctionnelle.
Le diagnostic prénatal sera surtout pertinent chez la femme enceinte pour dépister un spina bifida (ou autres malformation congénitale) chez le fœtus.
Voici des exemples de tests prénataux souvent effectués :
Tests sanguins
L’objectif du test sanguin sera de mesure la quantité d’AFP produite par le fœtus, et transmise à la mère par la circulation sanguine.
Un taux élevé d’AFP peut indiquer un spina bifida ou autre anomalie du tube neural.
Échographie ou ultrason
L’échographie est un test d’imagerie médicale permettant parfois l’observation d’un spina bifida.
Amniocentèse
Pour ce test, le médecin prélève un petit échantillon de liquide amniotique. Comme pour le bilan sanguin, on y analysera la quantité d’AFP pour déterminer s’il y a potentiellement présence de spina bifida.
Il est souvent prescrit lorsque les bilans sanguins montrent un haut niveau d’AFP, mais que l’échographie ou l’ultrason ne peut corroborer le diagnostic.
Parce que le spina bifida peut être associé à plusieurs conséquences neurologiques et fonctionnelles incapacitantes, 80% des parents font le choix difficile de procéder à une interruption médicale de la grossesse. Le choix de l’avortement à l’annonce du diagnostic devrait être discuté avec son médecin traitant.
À la naissance
Si le spina bifida n’a pas été détecté durant la grossesse, il arrive parfois qu’il soit décelé à la naissance (par exemple en observant une touffe de cheveux ou une fossette dans le dos du bébé).
Dans ce cas, un examen d’imagerie médical sera souvent conduit après coup pour clarifier le diagnostic, et déterminer s’il y a bel et bien présence de spina bifida.
Symptômes et conséquences
Tel que mentionné, les symptômes de spina bifida vont varier énormément en fonction du type, de la taille, de la localisation et de l’individu.
En présence de spina bifida occulta, il n’y typiquement aucun symptôme associé. Ceci veut dire que si vous êtes un adulte qui consultez pour mal de dos et qu’on découvre un spina bifida, celui-ci ne constitue pas la cause de votre lombalgie.
Parfois, on observe un changement topique au niveau lombaire chez ceux atteint de spina bifida occulta. Ceci peut inclure une pilosité accentuée, une marque ou une tâche de naissance.
En présence de myéloméningocèle, par contre, les symptômes sont plus importants. En fonction des individus, on peut observer :
- Faiblesse ou paralysie des membres supérieurs et/ou inférieurs causant une difficulté à la marche
- Troubles musculo-squelettiques (douleur, lombalgie, sciatique, cruralgie, neuropathies)
- Incontinence urinaire ou fécale (souvent qualifié du handicap le plus pénible à vivre)
- Perte de sensation
- Scoliose
- Surpoids
- Crises d’épilepsie
- Apnée du sommeil et autres
- Problèmes dermatologiques
- Infections
- Hydrocéphalie
- Troubles intellectuels et cognitifs
- Méningite
- Malformation d’Arnold-Chiari
- Troubles digestifs ou urinaires
Il faut noter que le spina bifida de type myéloméningocèle ne vient pas forcément avec tous les symptômes mentionnés ci-haut. Le (ou les) niveau(x) affectés au niveau de la colonne vertébrale, ainsi que les autres conséquences provoquées par le spina bifida, dicteront l’apparition des symptômes.
Pronostic et espérance de vie
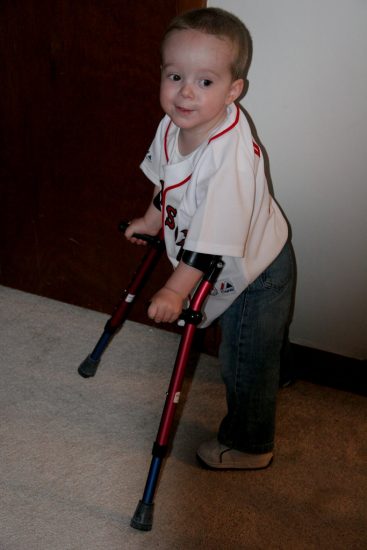
Grâce aux progrès de la médecine, 90 % des bébés atteints de spina bifida vivent jusqu’à l’âge adulte, et la plupart d’entre eux sont fonctionnels. Heureusement, le taux de décès est inférieur à 10 % avant l’âge de 6 ans, surtout chez les enfants ayant subi une opération.
Bien que l’espérance de vie puisse être presque normale, la plupart des personnes atteintes de spina bifida bénéficient toutefois d’une prise en charge multidisciplinaire durant leur vie. Ceci comprend un accompagnement neurochirurgical, pédiatrique, orthopédique, urologique et/ou psychologique en fonction des cas.
Évidemment, le pronostic doit être discuté avec le médecin traitant, et dépendra de plusieurs facteurs reliés au spina bifida présent chez l’individu concerné.
Traitement et prévention
De nos jours, il existe certaines modalités de traitement pour le spina bifida.
Lorsqu’un bébé est atteint de spina bifida de type myéloméningocèle, une intervention chirurgicale est parfois nécessaire pour fermer le tube neural. Il s’agit d’une intervention complexe pouvant être fait avant la naissance, ou dès que le bébé vient au monde.
Une chirurgie de type « shunt » au cerveau pour réduire le risque d’hydrocéphalée est également considérée en présence de myéloméningocèle. Cette opération doit être pratiquée dans les 48 heures suivant la naissance.
Dans le cas où on observe une hydrocéphalie (accumulation de liquide à l’intérieur des ventricules du cerveau), le chirurgien posera une petite valve permettant de faire retomber la pression intracrânienne. Cette opération doit être pratiquée dans les 48 heures suivant la naissance. La valve sera gardée pour toute l’existence de la personne atteinte, et sera changée au cours de sa vie dans certains cas.
Outre la chirurgie, l’objectif sera d’accommoder le bébé atteint de spina bifida tout au long de son existence. Ceci peut inclure :
- une aide à la marche (ou un fauteuil roulant dans certains cas)
- une école spécialisée s’il y a des troubles d’apprentissage
- un cathéter pour les troubles d’incontinence
- des chirurgies correctrices en fonction des répercussions fonctionnelles
Dans les cas extrêmes, il faudra discuter avec le médecin de la possibilité de l’avortement. En effet, certaines opérations (surtout celles effectuées avant la naissance) comportent plusieurs risques, surtout pour la mère. Ceci survient lorsqu’on craint pour la survie du nouveau-né.
Prévention du spina bifida
En terme de prévention, l’élément le plus important sera la prise d’acide folique sous forme de complément chez les femmes voulant un enfant. Ceci réduirait considérablement le risque de spina bifida (et autres anomalies du tube neural) chez le nouveau-né.
Idéalement, l’acide folique devrait être pris avant la conception (au moins un mois avant de tomber enceinte), bien qu’il soit parfois difficile de prévoir une grossesse si elle n’est pas planifiée.
Dans ce cas, l’acide folique devrait être pris régulièrement pendant la grossesse. On recommande 400 mirogrammes par jour d’acide folique, bien que cette dose puisse être augmentée si on considère la mère « à risque » (par exemple, si elle a déjà un enfant ayant un spina bifida, si elle est épileptique, ou si elle a elle-même des antécédents d’anomalie de fermeture du tube neural).
Outre l’acide folique, nous avons vu précédemment que l’obésité et le diabète pouvaient avoir un rôle à jouer dans le spina bifida. Les femmes diabétiques devront donc contrôler leur glycémie durant la grossesse. Quant aux femmes obèses, un contrôle du poids sera primordial pendant cette période.
Finalement, comme l’augmentation de température corporelle peut affecter la formation du tube neural chez le nouveau-né, il est préférable d’éviter les bains excessivement chauds et saunas durant les premiers mois de grossesse.
Idéalement, il faudrait également éviter l’apparition de toute infection qui pourrait causer de la fièvre. Un contrôle rapide avec des médicaments devrait être mis en place en cas d’infection.
Conclusion
Le diagnostic de spina bifida n’est pas toujours fatal, et dépend de plusieurs facteurs qui dicteront les symptômes et répercussions futures.
Certains types (comme le spina bifida occulta) sont asymptomatiques, alors que d’autres provoquent des conséquences potentiellement mortelles (en présence de myéloméningocèle).
Lorsqu’il est diagnostiqué de façon précoce, la prise en charge peut être optimisée. Un spécialiste saura vous guider dans ce processus si jamais votre enfant est atteint de spina bifida.
Ressources
Association nationale de spina bifida
Citation inspirante
« Si certaines personnes atteintes de spina bifida présentent des handicaps importants, d’autres sont moins gravement affectées. Nombre d’entre elles finissent leurs études, et bâtissent une carrière ainsi qu’une famille. Ils deviennent médecins, enseignants, artistes, athlètes et parents. Le spina bifida fait partie de leur vie, mais n’est pas considéré comme une condamnation. »