Le syndrome de Gougerot-Sjögren, aussi appelé syndrome sec, est une maladie chronique d’origine auto-immune. Il est caractérisé par la sécheresse de la bouche, des yeux et aussi d’autres muqueuses. Le syndrome de Sjögren touche des personnes de tous âges et de toutes origines ethniques. La maladie apparaît le plus souvent après l’âge de 45 ans, mais elle peut également être observée chez les enfants et les jeunes adultes. Si vous voulez en savoir tout savoir sur cette maladie, alors restez jusqu’à la fin de cet article.
Définition du syndrome de Sjögren
Le syndrome de Gougerot-Sjögren est une maladie chronique d’origine auto-immune caractérisée par une infiltration lymphoïde des glandes salivaires et lacrymales responsable d’une sécheresse buccale et oculaire (par production d’auto-anticorps).
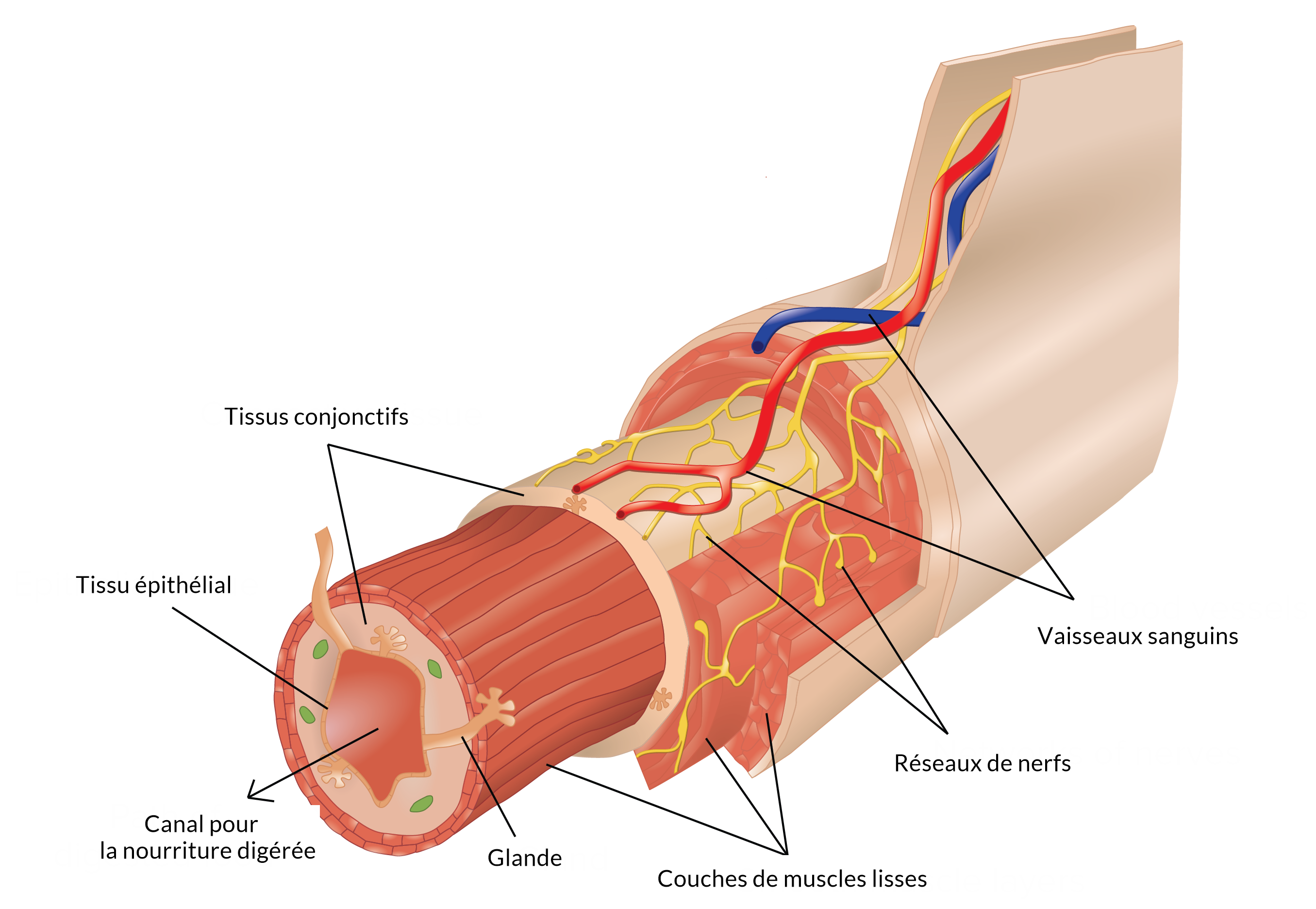
Cette atteinte des glandes exocrines (glandes sécrétant les fluides au niveau de la peau ou des muqueuses) est liée à une réaction du système immunitaire contre certains constituants de l’organisme. Les globules blancs (lymphocytes) infiltrent les glandes qui sécrètent ces liquides. Par la suite, ils les détruisent.
Les symptômes sont provoqués par une insuffisance de production des sécrétions de ces glandes exocrines. On l’appelle également « syndrome sec », en raison de la sécheresse des yeux et de la bouche, qui sont les glandes les plus communément touchées.
La maladie touche également d’autres parties du corps, dont les articulations, les muscles, les nerfs, ou les glandes comme la thyroïde. On observe également une diminution de la sueur, du sébum, mais aussi une infiltration et une inflammation au niveau d’autres organes comme les poumons, les reins ou même les petits vaisseaux.
Ce syndrome doit son nom à l’ophtalmologiste suédois Henrik Sjögren, qui a été le premier à le décrire en 1933. Le syndrome de Gougerot-Sjögren est une maladie rare touchant moins d’un adulte sur 10 000. Les femmes sont 10 fois plus touchées que les hommes. Le pic de fréquence de la maladie se situe autour de 50 ans.
La maladie peut se manifester de 2 manières :
Il y a les formes dites « primitives », qui sont isolées (c’est-à-dire, non associée avec aucune autre maladie). Environ 93 % des personnes touchées sont des femmes, et les symptômes apparaissent habituellement vers l’âge de 50 ans.
Et les formes dites « secondaires », qui sont observées chez les personnes atteintes d’une autre maladie des tissus conjonctifs comme le lupus érythémateux disséminé, la sclérodermie ou la polyarthrite rhumatoïde.
Quelles sont les causes de cette maladie auto-immune ?
Le syndrome de Sjögren est une maladie auto-immune qui apparaît lorsque le système immunitaire (système de défense du corps humain) est déréglé.
Lors du syndrome de Sjögren, les globules blancs (lymphocytes) du système immunitaire s’attaquent aux glandes responsables de la lubrification et à d’autres tissus de l’organisme. Elle déclenche une réponse inflammatoire alors qu’il n’y a aucune substance étrangère à combattre.
La cause exacte de cette réponse auto-immune anormale dans le syndrome de Sjögren est inconnue.
Si l’on ignore encore ce qui déclenche cette réaction du système immunitaire, les chercheurs soupçonnent qu’elle pourrait tenir à plusieurs facteurs, dont les infections virales, les changements hormonaux et le stress. Certaines théories suggèrent qu’un virus ou une bactérie puisse altérer le système immunitaire, lui imposant d’attaquer les glandes.
Certains chercheurs évoquent aussi l’hypothèse des facteurs génétiques ou héréditaires, car on observe parfois dans la famille des personnes atteintes du syndrome de Sjögren, d’autres affections apparentées à des tissus conjonctifs, comme le lupus érythémateux disséminé, la polyarthrite rhumatoïde, les myopathies inflammatoires ou la sclérodermie.
Quels sont les symptômes de ce syndrome ?
Les symptômes du syndrome de Sjögren varient d’une personne à l’autre.
La sécheresse de la bouche et des yeux est le symptôme le plus fréquemment observé au cours des premiers stades de la maladie. Ils apparaissent lentement.
Chez les personnes touchées par cette maladie auto-immune, la diminution de la quantité de la salive dans la bouche peut rendre difficiles la mastication et la déglutition d’aliments secs. La bouche sèche rend également l’élocution plus difficile.
Au niveau des yeux, la sécheresse peut causer une sensation de brûlure ou de démangeaison. Les paupières collent souvent l’une à l’autre le matin, et les yeux sont plus sensibles à la lumière. On peut également avoir l’impression d’avoir du sable dans les yeux.
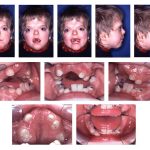
Le syndrome sec peut se compliquer au niveau oculaire par une blépharite ou une kératite. Au niveau buccal, elle peut se compliquer par une atteinte des gencives, des caries, une mobilité dentaire, des aphtes, des surinfections buccales en particulier par des mycoses (infections par des champignons).
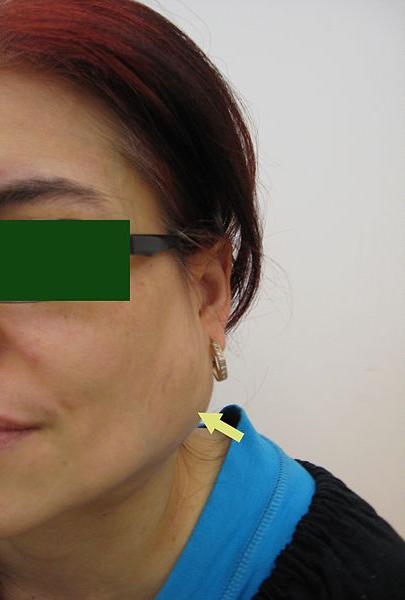
Les personnes qui souffrent du syndrome de Sjögren peuvent aussi présenter une enflure des glandes salivaires, le plus souvent le long du bord inférieur de la mâchoire. Cette enflure peut être douloureuse ou non, et peut se manifester d’un seul côté ou des deux côtés de la mâchoire.
Les manifestations extra glandulaires comme la fatigue, les douleurs (musculaires et/ou articulaires, surtout aux petites articulations) ainsi que les troubles dans d’autres parties du corps comme les vaisseaux sanguins (taches rouges sur la peau), le système nerveux et d’autres organes peuvent aussi se présenter.
Parfois, le signe ou le symptôme révélateur du syndrome de Gougerot Sjögren est tout autre, le gonflement des glandes parotides par exemple. Mais c’est beaucoup plus rare.
Une personne n’éprouve pas tous les symptômes de la maladie. Il peut très bien ne ressentir qu’un ou deux signes. L’évolution de la maladie est lente et différente selon chaque personne.
Comment se fait le diagnostic du syndrome sec ?
Le diagnostic est difficile, car la personne peut ne pas présenter l’ensemble des symptômes de la maladie. Certains d’entre eux peuvent même être liés à d’autres pathologies.
Le médecin questionne donc le patient, sur son état de santé général, sur les types de médicaments qu’il prend, sur l’alimentation et sur la quantité d’eau ou d’autres liquides consommés quotidiennement.
Pour établir le diagnostic, certains tests oculaire (comme le test de Shirmer) et/ou buccal (le flux salivaire) peuvent être utilisés. Le médecin peut également recourir à des bilans sanguins (pour rechercher la présence d’anticorps anormaux anti-SSa ou anti-SSb) et au besoin, à une biopsie des glandes salivaires.
Les critères de classification de l’AECG (American European Consensus Group) permettent de définir l’affection et servent actuellement de base pour le diagnostic.
Les symptômes oculaires
- Sensation quotidienne, persistante et gênante d’yeux secs depuis plus de 3 mois.
- Sensation fréquente de « sable dans les yeux ».
- Utilisation de larmes artificielles plus de 3 fois/jour.
Les symptômes buccaux
- Sensation quotidienne de bouche sèche depuis plus de 3 mois à l’âge adulte, glandes salivaires enflées de manière répétée ou persistante.
- Consommation fréquente de liquide pour avaler les aliments secs.
Les signes cliniques ophtalmologiques
Le test de Shirmer est inférieur à 5 mm en 5 min. C’est un test qui mesure la quantité de larmes sécrétée en 5 min après l’irritation par une bande de papier-filtre placée sous chaque paupière inférieure.
Recherche d’autoanticorps
Des analyses de sang peuvent détecter des anticorps anormaux, dont le anti-SSa ou anti-SSb, des anticorps présents chez les personnes atteintes du syndrome de Sjögren.
Histologie
L’histopathologie est évaluée par biopsie des glandes salivaires de la muqueuse buccale. La biopsie de la glande salivaire est habituellement réservée aux patients chez lesquels le diagnostic ne peut être établi par des tests de recherche d’auto-Anticoprs ou quand un organe majeur est impliqué.
Le diagnostic d’une atteinte histopathologique est confirmé si les glandes salivaires labiales montrent des foyers lymphocytaires et plasmocytaires multiples associés à une atrophie du tissu acineux.
Atteinte des glandes salivaires
- Scintigraphie salivaire.
- Scintigraphie parotidienne.
- Flux salivaire sans stimulation <1,5 mL/15 min.
Critères d’exclusion
Il faut évidemment éliminer les diagnostics différentiels : syndrome sec d’autre origine et notamment médicamenteux, lymphome préexistant, SIDA, sarcoïdose, hépatite C, autre connectivite…
Le diagnostic de syndrome de Sjögren se base sur toutes les informations rassemblées par les médecins, notamment les symptômes, les résultats d’examen clinique et les résultats de toutes les analyses.
Traiter le syndrome de Sjögren : que faire ?
Il n’existe aucun traitement curatif du syndrome de Sjögren, mais les symptômes peuvent être traités et soulagés. Les objectifs du traitement sont de diminuer l’inconfort et de réduire les effets nocifs de la sécheresse.
Le traitement du syndrome de Gougerot Sjögren fait appel à plusieurs moyens thérapeutiques.
Une bonne hygiène de vie
Pour alléger les symptômes d’un syndrome sec, il faut éviter la fumée, la sécheresse ambiante, le vent, la lecture prolongée et les médicaments qui entraînent une sécheresse. En d’autres termes, il faut éviter tous les facteurs qui peuvent favoriser le syndrome.
En revanche, il est conseillé, selon les symptômes, d’appliquer des substituts de salive et de larme. Des soins attentifs de la bouche sont également conseillés (afin de prévenir les infections). Des dentifrices et des gels oraux sont disponibles pour les personnes souffrant de sécheresse buccale. Ces produits peuvent également avoir une action antibactérienne afin de réduire la sévérité des caries dentaires sur de longues périodes.
Un médicament pour lutter contre les désagréments
Pour la douleur, on peut utiliser les antalgiques simples ou les anti-inflammatoires non stéroïdiens, en évitant ceux qui assèchent les muqueuses (entre autres les morphiniques et les antidépresseurs).
Les traitements de fond
Le méthotrexate et le léflunomide sont surtout utilisés en cas de polyarthrite.
Le cyclophosphamide, c’est surtout pour passer le cap d’une complication aiguë (atteinte neurologique, multinévrite, glomérulonéphrite, vascularite).
Les alternatives peuvent être un immunosuppresseur associé aux immunoglobulines intraveineuses.
Les corticoïdes sont recommandés en cas de complications viscérales (en association aux immunosuppresseurs le plus souvent).
Biothérapies et anticorps monoclonaux
Les anti-lymphocytes B (anti CD-20 essentiellement) présentent des résultats prometteurs, notamment dans les formes récentes (< 10 ans) et sévères avec des atteintes extraglandulaires.